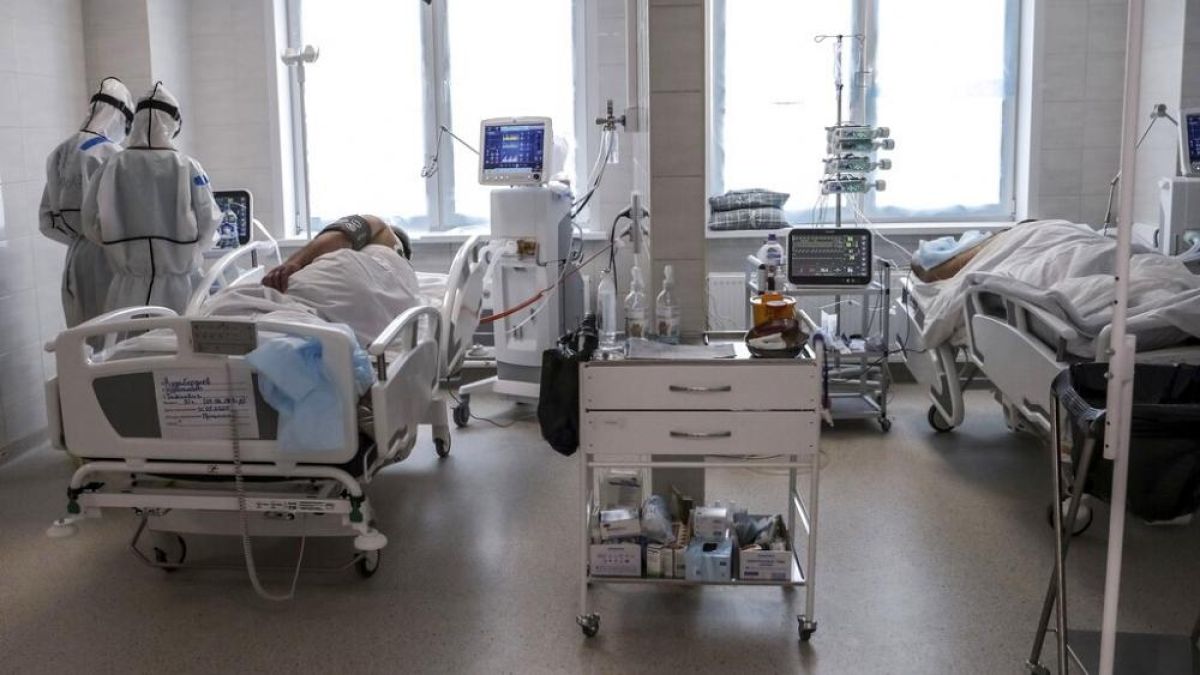
В условия на социална изолация и затруднено получаване на медицинска помощ и на рехабилитация палиативните пациенти и техните семейства са оставени на практика да се справят сами в пандемията на Covid- 19.
От 2003 г. Българското дружество за продължителни грижи и палиативна медицина настоява за създаването на специалност по палиативна медицина, за приемането на медицински стандарт, за ангажираност на държавата с проблемите на тази нарастваща група пациенти, все още без успех.
Най-голямата група палиативни пациенти са сърдечно-съдовите, друга голяма група са тези с белодробни болести.
Липсват научни данни, които да анализираме и да направим заключения, основани на доказателства.
От голямо значение е и фактът, че в периода на старостта всички физиологични механизми постепенно отслабват, включително и тези на имунния отговор“, това каза пред БНР проф. Любима Деспотова-Толева от Българското дружество за продължителни грижи и палиативна медицина.
„Рано е да се каже дали ваксините против Covid- 19 ще осигурят дългосрочна защита. За да се отговори на този въпрос, са необходими допълнителни изследвания.
Обнадеждаващо е обаче, че наличните данни показват, че повечето хора, които се възстановяват след вируса, развиват имунен отговор, който осигурява поне известен период на защита срещу реинфекция - въпреки че все още проучваме колко силна е тази защита и колко дълго трае.“ Това каза още проф. Любима Деспотова–Толева.
И поясни за видовете ваксини:
„Разработват се няколко различни вида потенциални ваксини за Covid- 19 с различни специфики:
Инактивирани или отслабени (живи атенюирани) вирусни ваксини. Живите ваксини могат да бъдат рискови при имуносупресирани пациенти, такива със крехка имунна система (потенциално включват тези с най-висок риск от COVID-19), като например уязвими стари хора.
По-безопасна алтернатива може да бъде разработването на инактивирани вируси, въпреки че те обикновено дават по-краткотраен имунитет и изискват реимунизации (бустери).
Протеиновите ваксини използват безвредни фрагменти от протеини или протеинови обвивки, които имитират вируса SARS-COV-2, за да генерират безопасно имунен отговор.
В проучвания на някои протеинови ваксини 25% от хората са на възраст 65 и повече години, но тези на възраст над 85 години и тези със сложна коморбидност са изключени.
Към настоящия момент липсват достатъчни публикувани резултати за приложението им при стари хора, за да направим достоверни изводи.
Вирусните векторни ваксини използват вирус, който е генетично конструиран, така че да не може да причини заболяване, но генерира безопасно имунен отговор.
Нашумелите РНК и ДНК ваксини използват генетично модифицирана РНК или ДНК за генериране на протеин, който да предизвика имунен отговор.
Теоретично те биха били полезни при стари хора, но за тяхната безопасност и ефективност при прилагането им при стари и престарели, особено уязвими пациенти се знае твърде малко.
Към настоящия момент бих казала, че съм предпазлив оптимист по отношение на безопасността и ефективността на разработваните ваксини срещу SARS-COV-2.“ Това даде като разяснения още Любима Деспотова – Толева.
„Дали ваксината може да се приложи, зависи от тежестта на състоянието на пациента. Само лекарят, запознат със състоянието на пациента, може да прецени и балансира ползите и рисковете от прилагането на ваксина, особено при възрастни тежко болни пациенти.“
Проф. Любима Деспотова-Толева посочи също, че всеки един има право да избере след консултация с лекар типа ваксина, която да му бъде приложена.
Според нея трябва и да се спазва принципът на доброволното ваксиниране. За прилагането на каквато и да е ваксина, е необходимо информирано съгласие от страна на пациента.Разбира се, съществуват казуси, при които пациентите не могат да изразят волята си и тогава техни настойници, близки, които юридически имат право да решават вместо тях, могат да преценят дали да се приложи и/или каква ваксина след консултация с лекар.
„По време на пандемията всички пациенти с хронични болести, които се нуждаят от внимателно проследяване и своевременна корекция на терапията, бяха потърпевши в една или друга степен.
Също така планови оперативни интервенции при пациенти бяха отлагани, което в някои случаи доведе до необходимост от спешни такива с всички рискове от усложненото състояние.
Това особено засегна пациентите със съдечно-съдови заболявания предвид сърдечно-съдовите усложнения при коронавируса. Друга рискови групи са пациентите с ендокринни заболявания (диабет, метаболитен синдром и др), неврологични, автоимунни, трансплантирани и др.
Повишено внимание изискват и психиатричните пациенти, като не бива да се забравя, че при Covid- 19 може да се разгърне и психоневрологична симптоматика, каквато вече описваме и анализираме в нашите научни публикации".
Специалистът обясни също, че сега особено потърпевши са палиативно болните и техните семейства, тъй като редица хосписи спряха приема на нови пациенти, други изцяло затвориха врати.
Още в началото на пандемията двете най-големи международни организации в областта на палиативните грижи The Worldwide Hospice Palliative Care Alliance и International Association for Hospice & Palliative Care разработват указания за работа с палиативни пациенти в условия на COVID-19, но тъй като у нас палиативна медицина не съществува, съответно липсва нормативна база и обучен персонал, не е възможно да се прилагат тези препоръки.